鎌田クリニック 内科・呼吸器科・アレルギー科
川崎市宮前区平2-11-3 YOUビル1F
TEL/FAX 044-870-8081
脂質異常症(前編)
1. 脂質異常症(高脂血症)ってなに?
血液中の脂質(脂肪成分)の異常であり、悪玉コレステロール(LDLコレステロール)や中性脂肪(トリグリセライド)の増加、善玉コレステロール(HDLコレステロール)の減少した状態です。この状態を放置すると気づかないうちに全身の血管の動脈硬化が進んでしまいます。悪玉コレステロールは動脈の壁にコレステロールを付着させて動脈硬化を進め、善玉コレステロールは動脈壁のコレステロールを持ち去る働きをします。従来は総コレステロール(TCH)の値が用いられて来ましたが、最近では悪玉と善玉コレステロールに分けて考えられています。
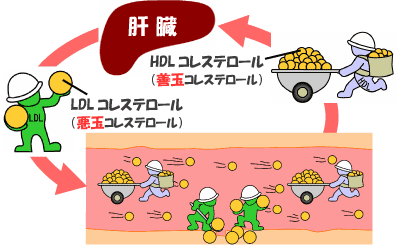
また善玉のコレステロールが『減少』することも動脈硬化を進める要因となるため、脂肪の多い状態のみ意味する『高脂血症』では病態を表すのに正確でなく、『脂質異常症』という名称に変更されています。下に脂質異常症の診断基準を示します。

2. 脂質異常症の原因は?
遺伝(家族性高コレステロール血症など)や加齢なども原因となりますが、主として肥満や食生活などの生活習慣によることが大きいとされています。特に食事の欧米化により脂肪摂取量が増えた事が患者さんの増加につながっているものと思われます。また全体の約5%と少ないのですが甲状腺機能低下症や腎疾患など他の病気により脂質異常症が起きる二次性(続発性)脂質異常症も認められます。そして悪玉コレステロールを肝臓に取り込む際に女性ホルモン(エストロゲン)が重要な働きをしているのですが、閉経とともにエストロゲンの分泌が急激に減少します。このため女性の場合加齢とともに悪玉コレステロールが上昇しやすく注意が必要です。
3.脂質異常症の症状は?
初期には自覚症状などはありませんが、放置しておくと動脈硬化による脳梗塞、狭心症・心筋梗塞、閉塞性動脈硬化症などの重大な病気を引き起こします。
| ちなみに全身の血管の動脈硬化は脂質異常症だけでなく、肥満、高血圧、高血糖、高トリグリセリド(中性脂肪)血症などの生活習慣病に属する多くの病気で進みます。そしてこれらの病気を多く合併するほど動脈硬化をより進めます。右に危険因子の数により冠動脈疾患を起こす危険度がいかに増していくかを示しました。 | 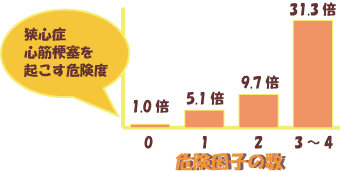 |
4. 脂質異常症の治療は?
| まずは原因となる食生活を中心とした生活習慣の改善(後編で記載)であり、これで十分に改善されない時には薬物療法が適応となります。また二次性(続発性)脂質異常症の場合は原疾患の治療が優先されます。 薬物療法としては、1)HMG-CoA還元酵素阻害薬:難しい名前ですが一般にスタチンと呼ばれるもので、コレステロールを合成する酵素(HMG-CoA還元酵素)の働きを阻害することにより悪玉コレステロールを減らし、善玉コレステロールを増やす働きがあります。また中性脂肪を減らす働きもあります。クレストール、リピトール、リポバス、メバロチンなどがこれにあたります。 | |
 |
2)フィブラート系薬剤:中性脂肪を最も効果的に減らす薬剤です。また悪玉コレステロールを減らし、善玉コレステロールを増やす働きもあります。リピディルやベザトールSRなどがこれにあたります。なおリピディルは同じ生活習慣病である高尿酸血症に対しても効果があります。他には魚油より精製された薬で、中性脂肪を下げる働きがあるEPA(商品名エパデール)や小腸からの食事中のコレステロール吸収をおさえるエゼティミブ(商品名ゼチーア)などがあります。 |
5. どこまで脂質を下げればいいの?
それぞれの脂質をどの程度減らす(善玉コレステロールについては増やす)必要があるのでしょうか?これは悪玉コレステロール以外に他の動脈硬化を起こす病気(危険因子)をいくつ持っているかによって異なります。具体的には危険因子の数で低リスク群(危険性が比較的低い群)、中リスク群、高リスク群(危険性が最も高い群)の3群に分けています。なお糖尿病、脳梗塞、閉塞性動脈硬化症を合併している患者さんは他に危険因子を持たなくてもそれだけで高リスク群とされています。またすでに狭心症や心筋梗塞を起こした人は他の危険因子の合併の有無に関わらずさらに厳しい脂質のコントロールが求められます。
| 右に最新のガイドラインでの目標値につき示します。 ※悪玉コレステロール以外の危険因子 ①加齢(男性45歳以上、女性55歳以上) ②高血圧 ③糖尿病(耐糖能異常を含む) ④喫煙 ⑤冠動脈疾患(狭心症や心筋梗塞)の家族歴 ⑥低HDL血症 |
 |
なお最近の研究では70歳以上の高齢者においても脂質異常症、特に悪玉コレステロール(LDLコレステロール)を下げることは冠動脈疾患や脳梗塞の発生を抑えるという報告が多く認められ、成人と同様に対応する事が推奨されています。(後編は6月に更新予定です)
脂質異常症(高脂血症)のQ&A
Copyright All rights reserved.